资料来源|重庆大学附属肿瘤医院
作者|胖熊
指导专家|马慧文,重庆大学附属肿瘤医院肿瘤内科副主任医师
编辑
在日常体检中,许多人发现肺部有结节,胆囊有息肉,肝脏有囊肿等等。他们立即恐慌,甚至怀疑癌症是否会发展到下一步。那么,结节、息肉和囊肿可怕吗?哪些常见问题需要我们关注?他们离癌症有多远?
[一些结节是癌前病变或早期癌症]
结节是指可触及的局部圆形、椭圆形或不规则的无痛实质性皮肤病变。近年来,随着医学的快速发展和更精确的检查设备,肺结节、甲状腺结节和乳腺结节的检出率呈上升趋势。特别是,肺结节和甲状腺结节出现在许多体检组的报告中。
结节并不可怕,关键取决于类型。无论是肺结节、甲状腺结节还是乳腺结节,良性的可能性占绝大多数,对人体没有明显的影响。它不需要治疗,只需要观察。然而,也有一些结节提示癌前病变或早期癌症。
肺结节
尽管肺结节是所有结节中最可怕的。但是我们必须首先弄清楚,肺结节并不等于肺癌。
肺结节的影像表现为局灶性、圆形、实性或亚实性肺部阴影,密度增加,直径小于3厘米,可为单发或多发,无肺不张、肺门淋巴结肿大和胸腔积液。主要有两种类型:一种是良性结节或钙化结节,另一种是性质不确定的结节。
一般来说,炎症、肺结核、错构瘤等疾病也会表现出小结节。如果肺结节小于5毫米,并且是孤立的微小结节,每年只应复查低剂量CT。如果结节为5-10毫米,需要随访3-6个月。结节大于10毫米,边缘有毛刺和分叶状,结节内密度不均匀。它可以通过正电子断层扫描和微创检查方法明确诊断,然后根据情况进行治疗。
即使高度怀疑结节是恶性的,也没有必要过于恐慌。早期肺部恶性肿瘤手术成功率可达100%,预后良好。
[甲状腺结节/S2/]
近年来,甲状腺结节呈逐年上升趋势,发病率的上升在很大程度上取决于两个因素:第一,甲状腺结节病是一种与年龄相关的疾病;第二,现有的人口调查显示,大多数工业化国家的预期寿命正在增加。总的来说,女性甲状腺结节的发病率明显高于男性,单纯性甲状腺肿在女性中更为常见。
通常,颈部彩色多普勒超声可发现甲状腺结节。彩色多普勒超声心动图可以显示甲状腺结节的级别,从而判断甲状腺结节是良性还是癌性。也有不同的方法来处理不同的层次。
■1-3级:正常甲状腺,可诊断良性甲状腺结节,恶性风险为0。如果结节较大,建议随访半年。
■4A·:甲状腺结节具有一定的恶性潜能,恶性风险范围为3%至30%,临床上建议短期(3个月)间隔随访。二次细针抽吸活检;如果活检结果为阴性,继续短期随访。
■ 4B :甲状腺结节具有相当大的恶性潜能,恶性风险在31%至60%之间,临床实践中建议首选细针活检。如果活检结果为阴性,则短时间重复穿刺或考虑手术治疗。
■ 4C :甲状腺结节具有很大的恶性潜能,恶性风险在61%至95%之间,建议在临床实践中首选手术治疗。二次细针穿刺活检后的外科治疗。
■ 5类:恶性风险> 94%的可确认恶性甲状腺结节。临床上,建议立即手术治疗。
■ 6型:经病理证实的恶性结节。
[乳腺结节/S2/]
乳腺结节有不同的类型和疾病。乳腺结节包括增生性结节、肿瘤性结节、炎性结节等。具体而言,乳腺结节可在各种乳腺疾病中发现,例如乳腺增生、乳腺囊肿、乳腺纤维腺瘤、浆细胞性乳腺炎、乳腺癌等。,良性疾病约占80%。
通过乳腺BI-RADS分类,我们可以判断结节的性质。进行0 ~ 6个类别的分类总结。
■0级:不能完全评估病变,需要其他成像检查和评估。
■第1类:阴性症状,复查1年。
■类别2:考虑良性变化,建议定期随访(6-12月一次)。
■第3类:良性疾病是可能的,但随访期需要缩短(例如,每3-6个月一次)。一级恶性肿瘤的比例不到2%。
■类别4:考虑到恶性病变的可能性(2%-95%),组织活检需要进一步澄清。
■ 4a: 3-8%恶性可能性,在获得良性细胞学或组织学检查结果后随访6个月。
■ 4b:中度假恶性病变,9-49%的恶性可能性。
■ 4C: 50-94%的恶性可能性,尚不代表5级的典型恶性特征。
■第5类:高度疑似恶性病变(几乎确定为恶性疾病,> 95%),需要手术切除和活检。
■第6类:经病理证实的恶性病变。
可以说0-3类可以判断为良性,4-6类需要根据实际情况来判断。有了这个评分结论,体检者可以结合自己的病史、体征等进行身体管理。
[定期检查对于某些息肉的高复发率是必需的]
息肉、胆囊息肉、胃息肉、肠息肉、宫颈息肉,人体的许多器官都可能有息肉,但80%的息肉发生在胃肠道,尤其是结肠直肠部位。
一些息肉的发生是因为局部粘膜组织受到炎症的刺激,而另一些则是由基因突变和遗传因素引起的。此外,息肉的发生还与饮食和生活习惯有关,如吃大量高蛋白、高脂肪的食物,长期饮酒,吃辛辣刺激物。息肉是一种良性肿瘤,但有些有恶变倾向,需要引起重视。
[肠息肉/S2/]
肠息肉分为非肿瘤息肉和腺瘤性息肉。非腺瘤性息肉如炎症性息肉和增生性息肉与结直肠癌的发病率关系不大。腺瘤性息肉被认为是癌前病变。研究表明,超过95%的结肠癌来自结肠腺瘤,这相当于一个“定时炸弹”。当然,腺瘤性息肉的癌变也与患者的年龄、息肉的数量和大小有关。一般来说,单个和两个息肉的癌变概率不高,但数量越多,癌变概率越高;息肉越大,癌变率越高。2厘米以上息肉的癌变率可达50%。
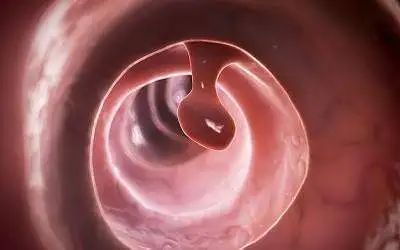
大多数肠息肉患者没有临床症状,只有一小部分患者会出现便血、粘液便、腹痛、大便次数增多、便秘、肠套叠甚至肠梗阻等异常。因此,定期结肠镜检查非常重要。如果发现肠息肉,可以通过内窥镜将其切除。此外,肠息肉容易复发,必须定期复查。平时,多吃蔬菜和水果,远离酒精和烟草。对于有家族史的人,结肠镜检查应该每2到3年进行一次。
[宫颈息肉/S2/]
宫颈息肉是慢性宫颈炎长期刺激的结果。大多数是良性的,没有明显的症状。少数病人会有类似月经的出血症状。因为宫颈息肉会产生带有炎症刺激的分泌物,它会破坏阴道的生理环境,降低精子的运动性,并且息肉还会形成粘液塞,阻碍一些精液进入子宫并影响妊娠。如果在怀孕期间发现宫颈息肉,息肉会慢慢长大并出血,影响妊娠健康。
因此,女性应该定期进行妇科检查。一旦发现宫颈息肉,应在医生的指导下进行治疗。当息肉很小时,可以先服用消炎药。如果它超过大豆颗粒的大小,可以进行微创手术。术后应进行病理检查,以确定息肉的性质及其是否为恶性。像肠息肉一样,宫颈息肉容易复发,手术后应定期复查。
胆囊息肉
胆囊息肉是源于胆囊的息肉样病变,包括胆固醇息肉、炎性息肉和腺瘤性息肉,其中胆固醇息肉最为常见。大多数患者没有临床症状,并且在超声检查中发现病变。少数患者可能有临床症状,通常表现为反复发作的右上腹部针刺样疼痛、背部向后放射、恶心、油腻感、腹胀等。胆囊息肉是良性疾病,但是大于1厘米的腺瘤性息肉可能有癌变的危险,需要手术切除。
鼻息肉
鼻息肉是常见的鼻腔良性肿瘤,主要见于成人,由长期慢性炎症刺激引起。它们也与遗传有关。主要表现为鼻腔分泌物增多,伴有喷嚏、嗅觉减退,严重者出现鼻塞,甚至呼吸引起缺氧。当息肉很小时,可以使用局部药物治疗,但这是不断增加的息肉手术的唯一治疗方法。
[注意囊肿扩大的恶性转化趋势]
囊肿也是良性疾病,如闭合性“水泡”囊肿的外壳是由具有分泌功能的细胞层组成的纤维囊壁。胶囊腔内充满无色或淡黄色、无菌且富含蛋白质的胶囊液体。
大多数囊肿的形成原因不明。它们是天生的和遗传的。它们在身体的所有部位都很常见,包括肝脏、肾脏和卵巢。小囊肿通常没有临床症状,仅在常规体检中发现。不需要特殊处理。但当囊肿逐渐增大,产生并发症,甚至出现恶性倾向时,就需要治疗。
肝囊肿
肝囊肿是所有生长在肝脏上的囊性病变的总称。这是一种常见的肝脏良性疾病。女性发病率高于男性,男女比例为1: 4。最初的症状可以从任何年龄开始,但大多数出现在20-50岁之间,绝大多数肝囊肿不会发展成癌变。
肝囊肿有多种类型,包括先天性肝囊肿、外伤性肝囊肿、肿瘤性肝囊肿和炎性肝囊肿。超过90%的囊肿是先天性肝囊肿,我们通常所说的肝囊肿也是先天性肝囊肿。
胆汁囊肿在大多数情况下生长缓慢,每个人的表现都不一样。主要表现为餐后饱胀、食欲不振、恶心呕吐等症状,也可引起上腹部胀痛、隐痛或轻度钝痛。
对于单纯性肝囊肿,腹部彩色多普勒超声定期随访,通常一年一次。对于出现并发症的患者,如囊肿破裂、囊蒂扭转、囊内出血或囊肿对邻近器官的巨大压迫而影响食物摄入,需要进行外科治疗。
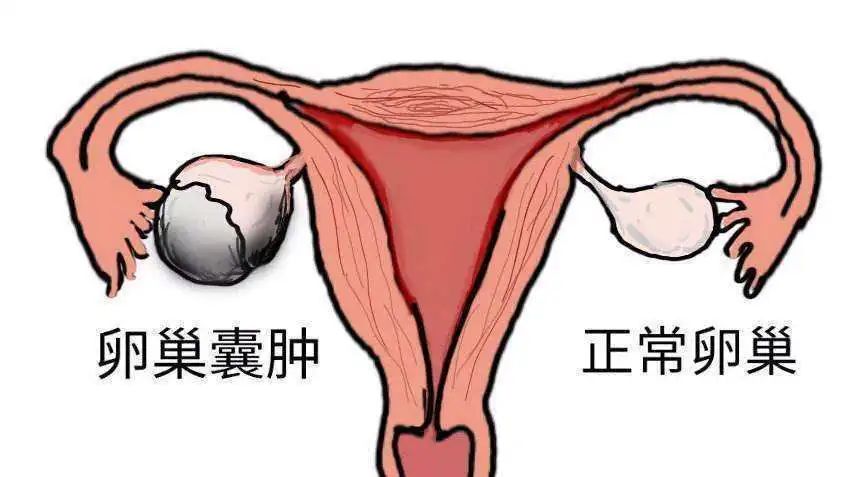
卵巢囊肿
卵巢囊肿是一种卵巢肿瘤。在这里,我们将讨论卵巢子宫内膜异位囊肿,也称为“巧克力囊肿”,因为囊肿液像巧克力。巧克力囊肿最常见的症状是疼痛,包括痛经、慢性盆腔疼痛和急性腹痛。另一个常见的危害是月经不调,这可能导致不孕不育严重,其中一些将经历恶性转化。
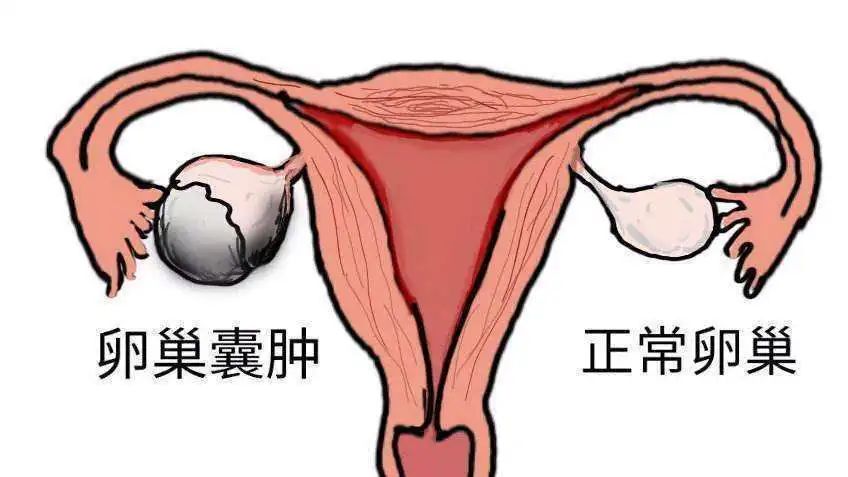
如果直径< 5厘米,通常随访观察3个月,然后复查。如果囊肿不继续生长或自行消失,就没有必要太过关注。如果囊肿半年后仍未消失或继续生长,应根据相应情况进行治疗,以进一步明确其性质。
肾囊肿
肾囊肿可分为单纯性肾囊肿和遗传性肾囊肿。单纯性肾囊肿是成人肾脏最常见的良性病变,结构异常,可单侧或双侧发生。主要表现为腰、腹、背部间歇性钝痛,并可出现严重血尿、高血压和肾功能不全。诊断可以通过b超或CT检查。
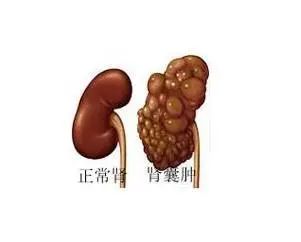
无症状的单纯性肾囊肿不需要治疗,但需要定期随访6个月至1年。对于直径超过5厘米、会压迫周围组织并导致尿路梗阻的囊肿,需要抽吸囊肿液并向囊肿内注射硬化剂。直径超过10厘米的囊肿需要手术治疗。

发布时间:2020-05-14 09:47